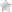Содержание
Распространенное заболевание, вызванное недоразвитостью связок стопы. Выражается в ее поперечном уплощении и отклонении большого пальца в ту или иную сторону, в зависимости от особенностей протекания болезни.
Кроме заметной деформации стопы, поперечное плоскостопие проявляется следующими симптомами:
- Частые боли в суставах стопы.
- Ощущение жжения в голеностопе и внутри стопы, после непродолжительных нагрузок
Окончательный диагноз устанавливается методом рентгенографии. Лечение заключается в купировании симптомов заболевания приёмами консервативной терапии, либо хирургической коррекции в случаях чрезмерного изменения формы стопы.

Предпосылки и проявление поперечного плоскостопия
Чаще других от заболевания страдают женщины пожилого и среднего возраста. Значительно реже поперечное плоскостопие наблюдается у мужчин преклонных лет. Совсем редко признаки болезни обнаруживаются у детей и подростков.
Зачастую два вида плоскостопия — продольное и поперечное образуют комбинированную форму заболевания.
Физиологические предпосылки
Истинной причиной возникновения данного заболевания считается врожденная или наследственная дегенеративность костно-связочной системы стоп. Сегодня, к сожалению, не существует достаточно эффективного лечения поперечного плоскостопия. Слабые связки не в состоянии удерживать структуру стопы в рамках анатомической нормы, последствием чего неизбежно становится трудноизлечимая деформация. Лекарственная терапия и ортопедические приспособления не могут вернуть мышцам и связкам здоровое состояние.

Факторы риска возникновения заболевания
К основным факторам, способствующим проявлению заболевания у взрослых и детей относят:
- вертикальные нагрузки на ноги во время стоячей работы;
- чрезмерный вес;
- различные травмы нижних конечностей;
- высокий каблук (шпилька);
- неудобную обувную колодку.
Поперечное плоскостопие — динамика симптомов и лечение
Болезнь подступает незаметно:
- Вначале ощущается непривычная усталость, тяжесть и незначительные, быстро проходящие боли.
- Затем нарастает деформация стопы, что вызывает неприятные переживания, при покупке привычной обуви.
- Далее ухудшается подвижность фаланговых и плюсневых суставов.
- Искривляются и расходятся первый и второй пальцы стопы.
- Усиливаются и становятся все продолжительнее боли.
Когда поперечное плоскостопие начинает проявляться, пациенты обращаются к ортопедам и травматологам вовсе не по причине хронической усталости или болевого синдрома. Так как в большинстве случаев болезнь затрагивает женщин, легко угадать, что основанием для посещения специалиста является сложность с подбором нужной обуви.

Вот здесь и становится явной самая распространенная причина изменения формы стопы.
Краткая анатомическая справка
У здорового, нормально развитого человека, кости стопы удерживаются в нужном положении сильными упругими связками (фасциями), которые располагаются между фаланговыми и плюсневыми костями и образуют подошвенный апоневроз.
Как врожденная, так и развившаяся в процессе жизни патология этих структур, может привести к различным изменениям:
- Треть всех известных патологий — составляет веерообразное расхождение костей плюсны.
- Чуть меньше трети — отклонение в сторону лишь первой плюсневой кости.
- Около 6% — отклоняются четвертая и пятая плюсневые кости.
- И остальные 35-35% — представляют собой различные комбинации всех этих вариантов.
Кроме отклонения, специалистами часто диагностируется поворот первой плюсневой кости вокруг продольной оси. Кость поворачивается, одновременно приподнимаясь, в результате чего нагрузка распределяется по стопе неравномерно, и наружные фаланги испытывают хронические перегрузки. При этом первый плюснефаланговый сустав заметно деформируется и перестает полноценно выполнять свои функции, а большой палец отклоняется в сторону второго пальца.
На боковой поверхности стопы, у основания большого пальца появляется твёрдая выпуклость, в народе получившая название — «косточка», которая может быть как следствием искривления первого плюснефалангового сустава, так и наростом костно-хрящевых тканей.
Постоянное давление узкой обуви на выпирающую часть стопы, провоцирует возникновение воспалительного процесса – бурсита, для которого характерны гиперемия и отек. Если не лечить воспаление, то может развиться такое серьезное заболевание, как артроз сустава с ограничением его подвижности и сильными болями в стопе.
В процессе прогрессирования артроза, большой палец загибается в сторону других пальцев, заходя на второй и деформируя всю структуру передней части стопы. При этом:
- Возникает молоткообразная деформация.
- Плюснефаланговые суставы находятся в хроническом подвывихе.
- Напротив второго и третьего пальца со стороны ступни появляются натоптыши.
Изменения, вызванные поперечным плоскостопием, сопровождаются частыми непереносимыми болями, трудностью с ходьбой даже в специальной ортопедической обуви, частичной утратой трудоспособности и инвалидизацией.
Наиболее выраженная симптоматика
Поперечное плоскостопие сопровождается:
- Болями в первом и во втором плюснефаланговых суставах — жгучего, тянущего и колющего характера.
- Чувством жжения и тяжести в ступнях и голеностопах, в связи с продолжительным стоячим положением.
- Периодическими отеками в области лодыжек и стоп.
- Патологическими изменениями – расширениями стопы, заметными трудностями в подборе обуви и передвижении на высоком каблуке.
- Расширением передней части стопы.
- Молоткообразным искривлением второго и третьего пальцев.
- Вальгусной деформацией первого пальца (изгибание в сторону других пальцев той же стопы).
- Покраснением и воспалением кожных покровов над первым суставом.
- Ограничением подвижности пальцев.
- Появлением натоптышей и мозолей в нижней передней части стопы.
- Выраженной болезненностью при динамическом осмотре стопы.
При появлении подобных отклонений, необходимо обратиться к врачу и выработать комплексную стратегию исправления заболевания с помощью медикаментозных и народных методов лечения.

Определение степени заболевания
Поперечное плоскостопие имеет три основные степени развития:
- Угол между большим пальцем и второй плюсной не более 25 градусов, а между первой и второй плюсневыми костями не более 12 градусов.
- Если те же параметры находятся в пределах 25-35 градусов и 12-18 градусов, соответственно.
- Углы наклона превышают 35 и 18 градусов.
Диагноз обычно устанавливается после визуального осмотра и рентгенограммы стопы. Для более точного результата проводится рентгенография первого, второго и третьего плюснефаланговых суставов. Описывая снимки, врач учитывает все параметры изменений, для определения степени заболевания и назначения адекватного лечения.
Качественная рентгенограмма дает развернутую картину всех изменений в костно-хрящевой структуре стопы. Это может быть артроз с деформацией поверхности сустава, разрастанием краев и сужением щели между костями сустава или изменением в венозной и нервной системах. Для более предметного исследования костных и мягких структур, назначается КТ и МРТ. Пока медицина не располагает способами полного излечения деформированного сустава большого пальца без хирургического вмешательства.
Реальная цель консервативного лечения поперечного плоскостопия — снижение интенсивности болевого синдрома и замедления эскалации заболевания.
Способы лечения подбираются, исходя из степени развития заболевания, индивидуальных особенностей и прочих параметров, полученных в результате обследования пациента.
- При небольших отклонениях достаточно валиков, которые располагают между пальцами ног и ортопедических стелек, изготовленных соответственно анатомической форме стопы пациента.
- Более сложные искривления требуют ортопедической обуви по индивидуальным лекалам, разработанным специалистами-ортопедами. Также необходимы определенные процедуры:
- лечебный массаж;
- ванночки для ног со специальными добавками;
- ЛФК, направленная на повышение тонуса мышц стопы и улучшение эластичности связок;
- физиотерапия, включающая парафин, электрофорез, УВЧ, индуктотермию и прочее.
- Оперативное вмешательство проводится в случаях:
- сильного искривления пальцев и стопы;
- непереносимых болях;
- психологического дискомфорта — косметическая коррекция (применяется, как правило, для молодых женщин).
Такие хирургические операции проводятся в отделениях травматологии или ортопедии и имеют плановый характер. Они предполагают удаление патологически гипертрофированных мягких тканей, костных, хрящевых образований, а также изменение мест прикрепления некоторых связок для более равномерного распределения натяжения мышц в разных направлениях и возвращения большому пальцу правильного положения.
Большинство таких операций имеют непродолжительный лечебно-косметический эффект, особенно если больной не соблюдает рекомендаций врача – не проводит необходимых процедур и продолжает носить неудобную обувь. Со временем, прогрессирование болезни вновь увеличивает деформацию и все возвращается «на круги своя».
Для того чтобы кардинально и надолго устранить отклонение первой плюсневой кости, сегодня проводят шевронную остеотомию. В ходе этой операции, хирург удаляет участок патологически разросшейся кости и возвращает ей исходную анатомическую локацию. После завершения операции, пациент около 1,5 месяцев носит изготовленный для него ортез, который выполняет защитные функции, разгружает сустав, обеспечивает скорейшее восстановление и сокращает продолжительность реабилитации. В дальнейшем пациент не должен перегружать голеностоп, носить просторную комфортную обувь, делать назначенный комплекс упражнений и массировать стопы.
Частые вопросы
Почему возникает поперечное плоскостопие?
Поперечное плоскостопие часто связанно с длительным пребыванием на ногах, лишним весом (включая его возрастание во время беременности), уменьшением мышечного тонуса и снижением эластичности мышц при длительном малоподвижном образе жизни, иммобилизации вследствие травм и переломов, старении и т. п.
Где болит при поперечном плоскостопии?
Пациенты с поперечным плоскостопием обычно жалуются на болезненным ощущения в стопах, которые чаще всего локализуются в области первого-второго плюснефалангового сочленения. Боли могут иметь разный характер – от ноющих до острых.
Как выглядит нога при поперечном плоскостопии?
Симптомы поперечного плоскостопия Внутренняя сторона подошвы выглядит значительно изношенной и стоптанной в сравнении с наружной. Также поперечное плоскостопие проявляется болью и отечностью в области сустава большого пальца после продолжительной ходьбы. Иногда у пациента наблюдаются судороги мышц стопы.
Какую обувь нельзя носить при поперечном плоскостопии?
При такой деформации стопы нельзя ходить босиком по твёрдой поверхности. Стоит отказаться от обуви на плоской подошве и чрезмерно гибкой обуви.
Полезные советы
СОВЕТ №1
Приобретите специальную ортопедическую обувь или стельки, которые помогут поддерживать свод стопы и улучшат походку.
СОВЕТ №2
Регулярно делайте упражнения для укрепления мышц стопы, голени и икры, такие как подъем на носки, скручивание полотенца ногами и др.