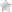Содержание
Катаракта – заболевание, которое сопровождается частичным или полным помутнением хрусталика глаза. Он перестает пропускать свет, в результате зрение начинает ухудшаться. При отсутствии своевременного лечения возможна полная потеря зрения.
Риск развития заболевания
Существует большое количество причин, которые могут спровоцировать развитие патологического состояния. В группе риска:
- пожилые люди;
- новорожденные;
- пациенты, прошедшие лучевую терапию;
- люди после травмы глаз.

Врожденная катаракта обусловливается передачей патологического гена от отца или матери. Провоцирующие факторы:
- авитаминоз;
- эндокринные заболевания;
- неблагоприятная экологическая обстановка;
- длительный прием лекарственных препаратов;
- некоторые глазные болезни;
- интоксикация организма.
Такая болезнь чаще встречается у людей со смуглой кожей. Причиной может стать активное курение.
Типы патологии
Катаракта может быть врожденной, детской, старческой и приобретенной. В зависимости от причин развития выделяются следующие разновидности патологии:
- Возрастная.Старческие и синильные катаракты возникают с 40-45 лет.
- Лучевая.Она возникает вследствие длительного воздействия лучей на хрусталик. Они могут быть инфракрасными, рентгеновскими и ультрафиолетовыми.
- Травматическая.Это может быть тупое повреждение или проникающая травма.
- Медикаментозная.Такой вид возникает на фоне злоупотребления или неправильного приема кортикостероидов, трициклических антидепрессантов и стероидных гормонов.
- Обменная.Возникает в результате нарушений в обмене веществ и заболеваний эндокринной системы.
В зависимости от локализации катаракта может быть ядерной, корковой и смешанной. По степени развития патологический процесс может быть начальным, незрелы, зрелым и перезрелым. На последней стадии хрусталик начинает распадаться. В результате этого человек слепнет.
Симптомы
На ранней стадии патологический процесс никак не проявляет себя. По мере развития начинают появляться следующие симптомы:
- пятна и «мушки» перед глазами;
- периодические исчезание четкости предметов;
- появление желтого оттенка в видимом изображении;
- затруднения во время чтения;
- «туман» перед глазами;
- повышенная чувствительность к свету.
Начальная стадия может длиться от 1 года до 5 лет. По мере созревания катаракты симптоматика становится более выраженной. К ним присоединяется постепенное снижение остроты зрения.
Диагностика
Диагностика катаракты требует проведения ряда исследований с использованием специальных приборов. Стандартные методики:
- визометрия – определение остроты зрения;
- тонометрия – проверка внутриглазного давления;
- периметрия – исследование полей зрения;
- биомикроскопия – исследование переднего отрезка глаза;
- офтальмоскопия – осмотр глазного дна.
Для проведения биомикроскопии используются специальный прибор – щелевая лампа. Это микроскоп, который дает возможность получить оптический срез хрусталика. Под увеличением можно рассмотреть его структуру и определить размер помутнения.
Дополнительные исследования:
- УЗИ;
- ОСТ;
- ультразвуковая биомикроскопия;
- эндотелиальная биомикроскопия.
Для определения наличия очагов хронической инфекции назначается сдача анализов.
Лечение
На начальной стадии патологического процесса назначается консервативное лечение. Пациенту рекомендуется применение витаминсодержащих глазных капель. Они улучшают обменные процессы в пораженном хрусталике и замедляют скорость прогрессирования утраты зрения.
Единственный радикальный метод – оперативное вмешательство. Операция основана на удалении помутневшего хрусталика и имплантации искусственной линзы.
Когда назначают операцию?
Экстракция катаракты назначается в запущенных случаях. Основные показания:
- слабый связочный аппарат;
- перезрелая стадия;
- частичный отрыв связок;
- дистрофия роговицы;
- узкие и не расширяющиеся зрачки.
Оперативное вмешательство проводится при обнаружении вторичной катаракты, что возникла на фоне распада линзы.
Виды
Существует несколько видов экстракции катаракты. Операция может быть интракапсулярной, экстракапсулярной и с имплантацией ИОЛ.
Интракапсулярная
Интракапсулярный вариант операции предполагает удаление хрусталика вместе с капсулой. Для этого используется специальный замораживающий прибор. В этом случае необходим большой разрез роговицы. Это вмешательство с высокой травматизацией практически не используется.
Экстракапсулярная
Экстракапсулярная экстракция предусматривает удаление катаракты с сохранением задней капсулы. Преимущество такой манипуляции заключается в сохранении барьера между передним отрезком глаза и его задним участком.

Недостатки такого вмешательства:
- высокая травматичность;
- необходимость снятия швов;
- длительный реабилитационный период.
Многие специалисты переходят на более безопасные и бесшовные методики – лазерные и ультразвуковые.
С имплантацией ИОЛ
Экстракапсулярная экстракция катаракты может проводиться с имплантацией интраокулярной линзы. Она представляет собой искусственный хрусталик, который имплантируется после удаления ядра хрусталика. Такие линзы могут быть афакичным и факичными. Первые заменяют сам хрусталик, когда требуется его полное удаление. Факичные исправляют патологию рефракции. При этом не проводится удаление хрусталика.
После такой операции практически не наблюдаются осложнений. В редких случаях возможно незначительное искажение цветовосприятия. Зрение восстанавливается довольно быстро и в дальнейшем человек не ощущает никакого дискомфорта.
Подготовка к операции
Перед операцией необходимо сдать ряд анализов. Назначаются следующие исследование:
- общий анализ мочи;
- проверка на гепатит В и С;
- анализ на RW;
- общее исследование крови на тромбоциты, уровень сахара и протромбин по Квику.
Полученные результаты будут действительны не больше 1 месяца. Анализы рекомендуется делать не раньше, чем за 2 недели до оперативного вмешательства. Врачи также рекомендуют сделать электрокардиографию. Потребуется также выписка о прохождении флюорографии.
Перед операцией необходимо пройти консультации у следующих специалистов:
- анестезиолог;
- эндокринолог;
- ЛОР;
- стоматолог;
- кардиолог;
- терапевт;
- офтальмолог.
Консультация эндокринолога особенно важна для пациентов, что имеют сахарный диабет. Посещение ЛОРа, гинеколога/уролога и терапевта необходимы для определения наличия в организме инфекционных или воспалительных заболеваний.
Перед экстракцией катаракты пациент должен вылечить кариес, цистит, ангину и другие имеющиеся заболевания. Любой инфекционный процесс может стать причиной осложнений в послеоперационный период или во время реабилитации.
Накануне операции необходимо отказаться от тяжелых физических нагрузок. Организм должен отдохнуть и набраться сил. Запрещается принимать алкоголь. Употребление жидкости ограничивается к минимуму.
За 3-5 суток прекращается прием лекарства, что обладают антикоагулянтным воздействием.

Реабилитация
Полное восстановление зрительной функции наблюдается только после снятия швов. Это проводится через 3-4 суток после вмешательства. Срок реабилитации зависит от возраста пациента и от вида используемого ИОЛ.
На период реабилитации нельзя:
- наклонять голову;
- использовать декоративную косметику;
- прикасаться к прооперированному глазу;
- находиться на солнце без солнцезащитных очков;
- поднимать тяжести;
- лежать на боку прооперированного глаза;
- посещать бассейн;
- купаться в открытом водоеме.
Эти ограничения имеют временный характер и направлены на быстрое заживление глазного яблока.
В период восстановление рекомендуется использование антибактериальных, противовоспалительных или комбинированных глазных капель.
Прогноз
Операция по удалению катаракты в большинстве случаев имеет положительный прогноз. Если у пациента нет никаких других глазных заболеваний, то он может рассчитывать на полное восстановление зрения.
После имплантации искусственного хрусталика теряется способность глаза адаптироваться к разным расстояниям. Специалисты рекомендуют использовать очки для чтения.
Возможные осложнения
Осложнения возможны на фоне присутствия сопутствующих соматических заболеваний или несоблюдения врачебных рекомендаций во время восстановления.
Могут наблюдаться следующие осложнения:
- отслойка сетчатки;
- инфекционные поражения;
- макулярный отек;
- вторичная катаракта;
- смещение установленного искусственного хрусталика;
- кровоизлияние в переднюю камеру.
Возможен отек роговицы и повышение внутриглазного давления. В некоторых случаях пациенты теряют способность различать предметы, которые находятся на разных расстояниях.
Стоимость процедуры
Стоимость процедуры зависит от стадии заболевания, наличия сопутствующих заболеваний и вида оперативного вмешательства. В среднем стоимость операции варьируется от 40 тыс. до 170 тыс. руб.
Полезное видео
Лечение катаракты — Шовная и бесшовная хирургия катаракты:
Заключение
Катаракта – опасное офтальмологическое заболевания, которое может привести к полной слепоте. На последних стадиях патологического процесса назначается экстракция катаракты. Правильная диагностика, подготовка и реабилитация после вмешательства помогут избежать развития осложнений.
Частые вопросы
Что такое факоэмульсификация катаракты с имплантацией ИОЛ?
Факоэмульсификация катаракты с имплантацией ИОЛ (ФЭК ИОЛ) — наиболее безопасный и эффективный метод лечения катаракты. Современные технологии и новейшие материалы позволяют быстро и безболезненно восстановить зрение. ФЭК ИОЛ длится 10-15 минут, после чего пациента наблюдают в клинике некоторое время и отпускают домой.
Кому нельзя удалять катаракту?
Среди основных противопоказаний к проведению операции следует назвать: перенесенный в течение 6 последних месяцев инсульт или инфаркт, декомпенсированное течение сахарного диабета, рассеянный склероз (прогредиентное течение), злокачественные новообразования.
Можно ли ослепнуть после операции по замене хрусталика?
Можно ли ослепнуть после замены хрусталика? После замены хрусталика с целью коррекции зрения риск необратимой потери зрения выше, чем после лазерной коррекции. Причина в том, что операция сильнее травмирует глаз: инструменты проникают в глазное яблоко через разрезы, на глаз действует ультразвук и медицинские растворы.
Чем опасна операция по замене хрусталика глаза?
К возможным осложнениям после операций по замене хрусталика относят: Воспалительные процессы. Они могут сопровождаться покраснением глаз, отеком, болью. Как правило, все симптомы исчезают самостоятельно уже через несколько дней.
Полезные советы
СОВЕТ №1
Если у вас диагностирована катаракта, обратитесь к опытному офтальмологу для консультации и рекомендаций по возможности проведения операции экстракции катаракты.
СОВЕТ №2
После операции экстракции катаракты с имплантацией искусственного хрусталика (ИОЛ) важно строго соблюдать все рекомендации врача по уходу за глазами и принимать прописанные препараты.
СОВЕТ №3
После операции с имплантацией ИОЛ необходимо регулярно проходить контрольные осмотры у врача, чтобы своевременно выявлять и предотвращать возможные осложнения.