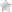Содержание
Выделяют множество видов катаракты или помутнения хрусталика, отличающимися местом расположения, причиной и стадией развития. Патология бывает как приобретенной, так и врожденной. Заболевание передается по наследству и часто затрагивает оба глаза, приводя к полной потере зрения. Чтобы восстановить работу органов, необходимо проведение операции по установке искусственного хрусталика.
Краткая информация о заболевании
Катаракта — это помутнение хрусталика, естественной линзы в глазном яблоке. В норме он должен быть абсолютно прозрачным. Состоит из эластичной белковой субстанции, заключенной в плотную капсулу. Повреждения или интоксикация организма приводят к денатурации белка — цепи протеинов уплотняются, из-за чего хрусталик приобретает белый оттенок. При нарушении прозрачности он больше не может пропускать солнечные лучи, развивается полная слепота. Внешне заболевание выглядит как побеление зрачка.

Причины
Спровоцировать развитие патологии могут следующие факторы:
- дистрофия и дегенерация внутриглазных структур;
- возрастные изменения в клетках;
- нарушение работы эндокринной системы: поражение щитовидной железы, диабет, ревматоидный артрит;
- наличие аутоиммунных патологий: красная волчанка, амилоидоз;
- заболевания глаз: расслоение сетчатки, глаукома, воспаление цилиарной оболочки и радужки;
- отравление организма, действие солей тяжелых металлов;
- осложнения на фоне инфекционно-воспалительных заболеваний: малярия, тиф, краснуха;
- длительный прием препаратов;
- наследственные заболевания;
- злоупотребление вредными привычками;
- травмы, нарушающие целостность хрусталика.
Симптомы
Основа клинической картины базируется на постепенном помутнении природной линзы. При врожденной аномалии у ребенка наблюдаются следующие симптомы:
- при тщательном рассмотрении зрачка присутствуют белые точки;
- в возрасте до 3 месяцев младенец не реагирует на движение объектов;
- если поражается только один глаз, наблюдается косоглазие или частые подергивания глаз (нистагм).
Если патология приобретенная, взрослый человек жалуется на следующие изменения:
- двоение видимого изображения;
- ухудшение ночного зрения;
- головокружение;
- появление темных мушек перед глазами;
- фоточувствительность;
- видение ярких границ вокруг источников света;
- дискомфорт во время напряжения глаз: вождения, чтения, написания текстов, работы за компьютером.
Диагностика
Чтобы поставить точный диагноз, требуется проведение комплексного офтальмологического обследования. Оно включает следующие процедуры:
- Тонометрия.Определяет показатели ВГД (внутриглазного давления)ю
- Офтальмоскопия.Обследование глазного дна с помощью аппаратных снимков или щелевой лампы.
- Рефрактометрия.Установка оптической силы или рефракции глаза.
- Периметрия.Определение остроты зрения на периферии, измерение поля зрения.
- Офтальмометрия.Процедура показывает, какова кривизна роговицы.
- Биометрия.Офтальмолог измеряет размер передней камеры глаза, толщину линзы, длину глазного яблока в полости глазницы, после чего сравнивает полученные данные с нормальными показателями.
На основе диагностики строится дальнейшая схема терапии, определяется степень развития патологического процесса и прогнозируется дальнейшее течение болезни.
Классификация патологии
Катаракту классифицируют по следующим признакам:
- времени появления патологии;
- стадии развития;
- месту расположения помутнений.
По времени возникновения
Заболевание может развиться при рождении или появится в течение жизни.

Врожденная
50% случаев врожденных заболеваний глаз приходится на развитие катаракты. Очаги поражения не разрастаются. Патология обусловлена наличием генетических изменений в структуре белка, наполняющего капсулу хрусталика, или неправильной дифференциацией клеток в процессе эмбриогенеза.
В последнем случае катаракта развивается по следующим причинам:
- наличие гестационного диабета у матери;
- инфекционное заболевание у беременной в первые 3 месяца вынашивания ребенка;
- прием гормональных препаратов.
СПРАВКА.
Если объем помутнений и их расположения не создают нарушений для дальнейшего развития органа зрения, то заболевание не требует проведения операции. Исключение составляют случаи, когда ребенок прекращает видеть из-за крупных центральных помутнений в области зрачка.
Приобретенная
В отличие от врожденной формы приобретенная катаракта развивается в течение жизни и характеризуется прогрессированием патологии. При отсутствии лечения и операции по замене хрусталика человек полностью слепнет. Классифицируют следующие типы приобретенной катаракты, которые отличаются друг от друга причиной возникновения:
- возрастные;
- получение травмы;
- осложнения от первичных заболеваний;
- интоксикация;
- проведение длительной лекарственной терапии;
- радиационная патология;
- длительное истощение;
- массивные кровопотери;
- увеиты в детском возрасте;
- поражение сахарным диабетом;
- болезнь Стилла;
- повышение ВГД с последующим развитием глаукомы.
По стадии
Выделяют 4 этапа развития патологического процесса.
Начальная
Протекает бессимптомно. Очаги поражения располагаются на периферии хрусталика и практически не влияют на изменения остроты зрения. Редко возникает дискомфорт при напряжении глаз, после которого больной видит мелькающие мушки.
На ранней стадии развития катаракту можно определить благодаря оводнению хрусталика. На начальном этапе скапливается жидкость в корковом волокнистом слое линзы. Из-за этого образуются водяные щели или трещины. Со временем их заменяют продольные помутнения в коре хрусталика.
Незрелая
Прогрессирующая патология продвигается от периферии к центральной зоне хрусталика, через которую на сетчатку проникает большая часть световых лучей. В такой ситуации возникает сильное падение остроты зрения, особенно если помутнения достигают ядра природной линзы. Человек видит туман, становится неспособным к самообслуживанию. Незрелая катаракта требует проведения операции по замене прозрачной структуры глаза.

Зрелая
Кора хрусталика полностью покрывается помутнениями. Наблюдается резкое ухудшение остроты зрения. Больной видит только очертания объектов на расстоянии 1 м от своего тела. Ему показано срочное проведение операции. Внутренняя часть хрусталика практически полностью мутнеет.
Перезрелая
Альтернативное название — морганиева катаракта. Денатурированный белок внутри капсулы хрусталика разжижается, из-за чего его ядро сморщивается и начинает отделяться от коры. Оно опускается вниз. Хрусталик становится похож на обвисший мешок. Визуально зрачок полностью закрывается молочной пеленой.
Пациент не реагирует на свет от фонарика, не воспринимает видимое изображение, так как наступает полная слепота. При перезрелой катаракте существует риск развития осложнений.
По локации помутнений
Выделяют 3 основных расположения очагов поражения.
Субкапсулярная катаракта
Является возрастной патологией, которая подразделяется на 2 вида:
- Передняя. Субкапсулярная катаракта образуется под передней капсулой хрусталика.
- Задняя. Располагается впереди задней капсулы природной линзы. Вызывает выраженное снижение остроты зрения. Больной испытывает сильный дискомфорт при видении ближних объектов. При ярком свете зрачок сужается и остроты зрения резко падает.
Ядерная катаракта
Помутнения возникают сразу в центральной зоне хрусталика, где располагается его ядро. Очаг поражения постепенно разрастается, охватывая периферию. Редко ядро линзы приобретает темный окрас, поэтому данному виду катаракты дали альтернативное название — бурая.
Патология сопровождается развитием миопии, благодаря которой пожилые люди могут читать без очков. Распад волокон хрусталика не наступает. На фоне патологического процесса хрусталик остается плотным.
Кортикальная катаракта
Патология характеризуется нарушением целостности белковых мембран в структуре хрусталика. Протеины окисляются и денатурируют. Часто кортикальная катаракта поражает сразу оба глаза, но выраженность и скорость распространения помутнений на органах зрения отличается.
Заболевание возникает как на периферии, так и в центральной части хрусталика. Помутнения затрагивают всю поверхность коры эластичной линзы.
Типы врожденной патологии
Врожденная катаракта может возникнуть в результате наследования заболевания от одного из родителей или развиться во время внутриутробного развития. Часто помутнение хрусталика сопровождается появлением других аномалий в органах зрения: гипоплазией радужки, микрофтальмом, косоглазием.

Наследственная
Этот тип врожденной или идеокинетической катаракты возникает вследствие:
- наследственного расстройство кальциевого метаболизма и углеводного обмена;
- изменений в хромосомном ряде;
- наследственных заболеваний соединительной ткани;
- семейных патологий со стороны кожного покрова.
Данная форма возникает в 25% случаев от общего количества врожденной катаракты. Характеризуется доминантным типом наследования.
Внутриутробная
Внутриутробная катаракта возникает в результате развития аномалий в процессе эмбриогенеза в организме плода. Провоцируют патологический процесс различные неблагоприятные факторы:
- если женщина подверглась радиоактивному облучению;
- при резус-конфликте организма беременной и эмбриона;
- прием медикаментов с высокой токсичностью, алкоголя, пероральных контрацептивов;
- инфицирование вирусом краснухи в I триместр беременности;
- недостаток ретинола, альфа-токоферола, фолиевой кислоты и витамина B5 у будущей матери.
Внутриутробный вид заболевания бывает полярным и зонулярным. Наибольший риск возникновения патологий хрусталика возникает со 2 по 12 неделю беременности, когда идет формирование органов зрения.
Типы приобретенной формы
Приобретенная катаракта развивается в результате воздействия внешних факторов.
Сенильная (старческая)
Возрастная катаракта в большинстве случаев развивается у людей старше 60 лет. Патология затрагивает оба глаза, но часто на одном органе зрения заболевание является более выраженным и прогрессирует быстрее. Перед появлением сенильной катаракты развивается факосклероз или склероз хрусталика.
Этот первичный симптом представляет собой уплотнение волокон хрусталика, которые возникает из-за расстройства внутриклеточного метаболизма внутри линзы. Такие изменения естественны для возраста 60-70 лет, проходят бессимптомно, без резкого ухудшения остроты зрения.
Возрастная катаракта прогрессирует по следующим стадиям развития:
- начальная;
- незрелая;
- зрелая;
- перезрелая.
Травматическая
Данная форма возникает при получении травм глаз и полости глазницы, затрагивающей хрусталик глаза или дренажную систему внутриглазной жидкости. Спровоцировать помутнение прозрачной среды могут как ушибы, так и проникающие или резаные ранения. В первом случае на фоне тупой травмы образуется кольцо Фоссиуса, формирующееся из-за скопления пигмента. Оно не влияет на остроту зрения и постепенно может исчезнуть самостоятельно. Кольцо позволяет поставить точный диагноз и определить причину развития патологии.
Помутнения хрусталика могут возникнуть сразу после ранения или проявиться через некоторое время. Иногда патология захватывает небольшую площадь коры хрусталика и не прогрессирует, но в большинстве случаев заболевание поражает всю линзу и приводит к полной потере зрения. Поэтому альтернативное название травматической патологии — тотальная катаракта.
Медикаментозная
Длительный прием сильнодействующих средств может спровоцировать денатурацию белка в капсуле хрусталика. Патологический процесс обусловлен интоксикацией организма продуктами распада, которые образуются после обезвреживания активных веществ медикаментов в печени. Метаболизм продолжают циркулировать в крови и других биологических жидкостях организма и отравлять клетки. Риск развития катаракты возникает при приеме:
- кортикостероидов;
- Амиодарона;
- препаратов против малярии.
Токсическая
Данная форма заболевания возникает вследствие системной интоксикации организма:
- солями тяжелых металлов;
- радиоактивными изотопами;
- ядами змей, некоторых насекомых и морских рыб;
- получение химического ожога при взаимодействии с кислотами или щелочами.
Лучевая
Патология развивается при длительном воздействии какого-либо излучения на хрусталик:
- инфракрасного;
- рентгеновского;
- радиоактивного;
- ультрафиолетового.
В группу риска попадают люди, чья профессия связана с использованием таких излучения.
Осложненная
Развивается как негативное последствие первичных заболеваний:
- сахарный диабет;
- тяжелые инфекционно-воспалительные заболевания;
- гормональный дисбаланс;
- ферментативные нарушения;
- дегенеративно-дистрофические изменения в структуре органов зрения, возникающие при поражении хориокапилляров;
- повышение ВГД, глаукома.
Прогноз
В большинстве случаев катаракта развивается из-за возрастных изменений в организме. Нельзя с точностью предугадать насколько быстро будет прогрессировать патология. Наиболее эффективным методом по восстановлению зрения является операция по замене хрусталика. При отсутствии противопоказаний хирургическое вмешательство дает благоприятный прогноз — зрение полностью восстановится без риска рецидивов.

При отсутствии лечения прогноз остается неблагоприятным. Несмотря на лечение препаратами, пациенты рано или поздно полностью или частично теряют зрения. Это необратимые изменения в структуре природной линзы. Денатурацию белка нельзя отменить физиопроцедурами, лекарствами или народными средствами.
Труднее лечить врожденную катаракту.Операция будет осложнена тем, что часто у детей, родившихся с помутнениями хрусталика, есть другие заболевания глаз. Аналогичная ситуация возникает у пациентов с хроническими заболеваниями.
Лечение
На ранних этапах развития при сохранении нормального зрения прогрессирование патологического процесса замедляют с помощью медикаментов. Когда острота зрения резко ухудшается, проводят оперативное вмешательство.
Консервативное
Лекарственная терапия ориентирована на предупреждение помутнения хрусталика. Препараты необходимы, чтобы замедлить развитие патологии. Для лечения используют:
- лекарства, улучшающие метаболизм и микроциркуляцию тканей;
- поливитаминные комплексы, содержащие глюкозы, ретинол, йод;
- после обследования пожилым людям назначают средства на основе незаменимых аминокислот: Тауфон, Вицеин или Витайодурол;
- капли для глаз, улучшающих отток внутриглазной жидкости.
Хирургическое
Во всех случаях, когда катаракта продолжает прогрессировать, назначают проведение операции. Пораженный хрусталик заменяют искусственной линзой (ИОЛ). Процедура получила название факоэмульсификация в честь инструмента, с помощью которого она выполняется. Длительность операции составляет около 15 минут для одного глаза.
Хирургическое вмешательство проходит в амбулаторных условиях. Процедура показана людям вне зависимости от пола и возраста, потому что хорошо переносится и не имеет побочных эффектов. Период реабилитации — 24 часа. Перед операцией больному вкалывают препарат для местного обезболивания, благодаря которому отсутствует нагрузка на сердечно-сосудистую систему, не возникает стресса.
Интраокулярные линзы, заменяющие хрусталик, обладают желтым фильтром. Он защищает сетчатку от негативного воздействия ультрафиолета. В состав линзы входят асферические вещества, позволяющие улучшить контраст и четкость видимого изображение. Многокомпонентные линзы обладают несколькими оптическими фокусами, благодаря чему повышается острота зрения. Пациент избавляется от ношения очков, одинаково хорошо видит далекие и приближенные объекты.
Полезное видео
Лечение катаракты:
Профилактика
Чтобы предупредить развитие катаракты, рекомендуется придерживаться следующих принципов:
- при длительных прогулках или вынужденном нахождении на солнце носить солнцезащитные очки высокого качества, оберегающие глаза с помощью УФ-фильтра;
- по возможности отказываться от длительного лечения глюкокортикостероидами;
- контролировать плазменную концентрацию сахара минимум 1 раз в месяце;
- сбалансировать рацион, включить в повседневное меню продукты с высоким содержанием ретинола, аскорбиновой кислоты, антиоксидантов и токоферола;
- отказаться от вредных привычек;
- соблюдать технику безопасности при работе с химическими веществами и предметами, которые могут нанести травму органам зрения;
- постоянно следить за гигиеной, чтобы предупреждать попадание инфекции в глаз при прикосновении к векам грязных рук;
- своевременно лечить вирусные и бактериальные заболевания.
Проходить осмотр у офтальмолога раз в 6 месяцев.
Заключение
Катаракта бывает разных видов. Заболевание классифицируют по стадии развития патологического процесса, места первого появления и времени возникновения. Помутнения возникают по всей поверхности хрусталика. Приобретенная патология постоянно прогрессирует и обладает неблагоприятным прогнозом при отказе от операции — приводит к полной слепоте. При врожденной катаракте такое происходит редко.
Частые вопросы
Какие виды катаракты бывают?
Согласно международной классификации катаракта может быть первичной и вторичной, а также врожденного и приобретенного характера. Процент приобретенной формы составляет около 97% всех случаев заболевания катарактой, из них 90% — поражения органов зрения у пожилых людей (так называемая возрастная катаракта).
Какой метод лечения возрастной катаракты является основным?
Единственным эффективным методом лечения катаракты является хирургическое вмешательство с заменой хрусталика на искусственную интраокулярную линзу.
Какой вид катаракты встречается чаще других?
Виды катаракты Ядерная катаракта относится к наиболее частой форме катаракты.
Как определить стадию катаракты?
Начальная. Помутнение хрусталика начинается обычно с его периферии. … Незрелая катаракта. Структура хрусталика становится неоднородной, он мутнеет. … Зрелая. Отмечается помутнение всего хрусталика. … При осмотре глаз обращает на себя внимание молочно-белый оттенок зрачка. … Перезрелая катаракта (морганиева).
Полезные советы
СОВЕТ №1
При появлении первых признаков катаракты, таких как размытость зрения, необходимо обратиться к офтальмологу для профессиональной консультации и диагностики.
СОВЕТ №2
Регулярно проходите профилактические осмотры у офтальмолога, особенно если у вас есть факторы риска развития катаракты, такие как возраст, генетическая предрасположенность или наличие сахарного диабета.
СОВЕТ №3
Следите за своим образом жизни: правильное питание, отказ от вредных привычек, защита глаз от ультрафиолетового излучения помогут снизить риск развития катаракты.